Inicio » Patologías Craneo-cerebrales » Neuralgia del trigémino
La Neuralgia del trigémino o V par craneal, se caracteriza por la instauración de forma brusca de dolor lancinante de escasa duración (desde segundos hasta apenas 1 minuto), unilateral y en determinadas áreas de la mitad de la cara, habitualmente desencadenados por estímulos como el frío, masticar, tocarse la cara, lavarse los dientes y/o bostezar.
El dolor puede presentarse también de forma espontánea y es descrito de numerosas maneras, como un calambre eléctrico, punzante, intratable.

La Neuralgia del trigémino o V par craneal, se caracteriza por la instauración de forma brusca de dolor lancinante de escasa duración (desde segundos hasta apenas 1 minuto), unilateral y en determinadas áreas de la mitad de la cara, habitualmente desencadenados por estímulos como el frío, masticar, tocarse la cara, lavarse los dientes, y/o bostezar.
El dolor puede presentarse también de forma espontánea y es descrito de numerosas maneras, como un calambre eléctrico, punzante, intratable.
El padecimiento de la neuralgia puede cursar con intervalos asintomáticos que duran de semanas a meses aunque se caracterizan por ser recurrentes y repetitivos.
El nervio trigémino se divide en tres ramas que inervan diferentes áreas de la cara, en función de la que esté afectada se desarrollará el dolor.
Rama V1: oftálmica.
Rama V2: maxilar.
Rama V3: mandibular.
Las ramas comprometidas pueden ser más de una, siendo la combinación de V2 y V3 la más común. La afectación de la rama oftálmica (V1) o de las 3 ramas a la vez es infrecuente.
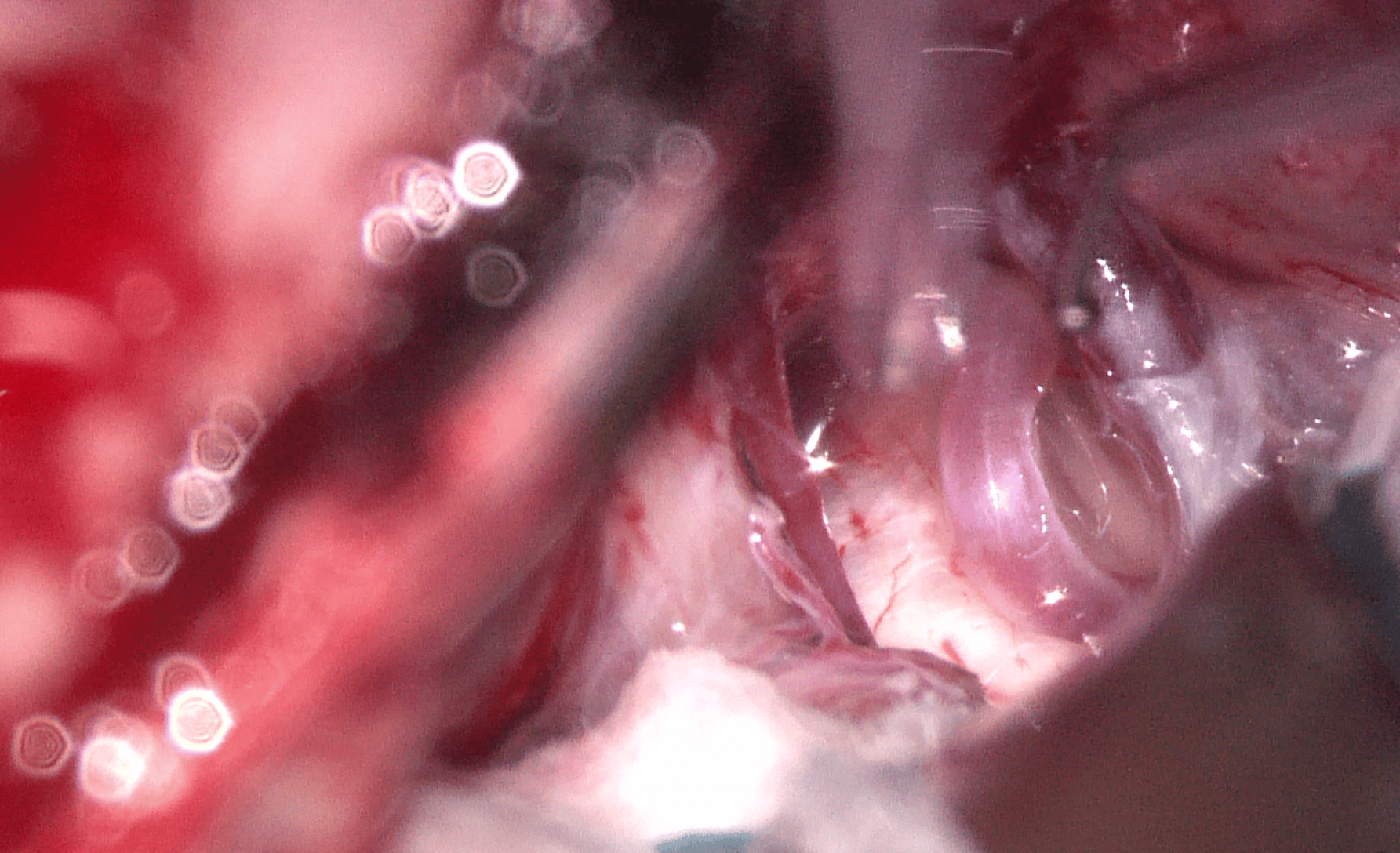
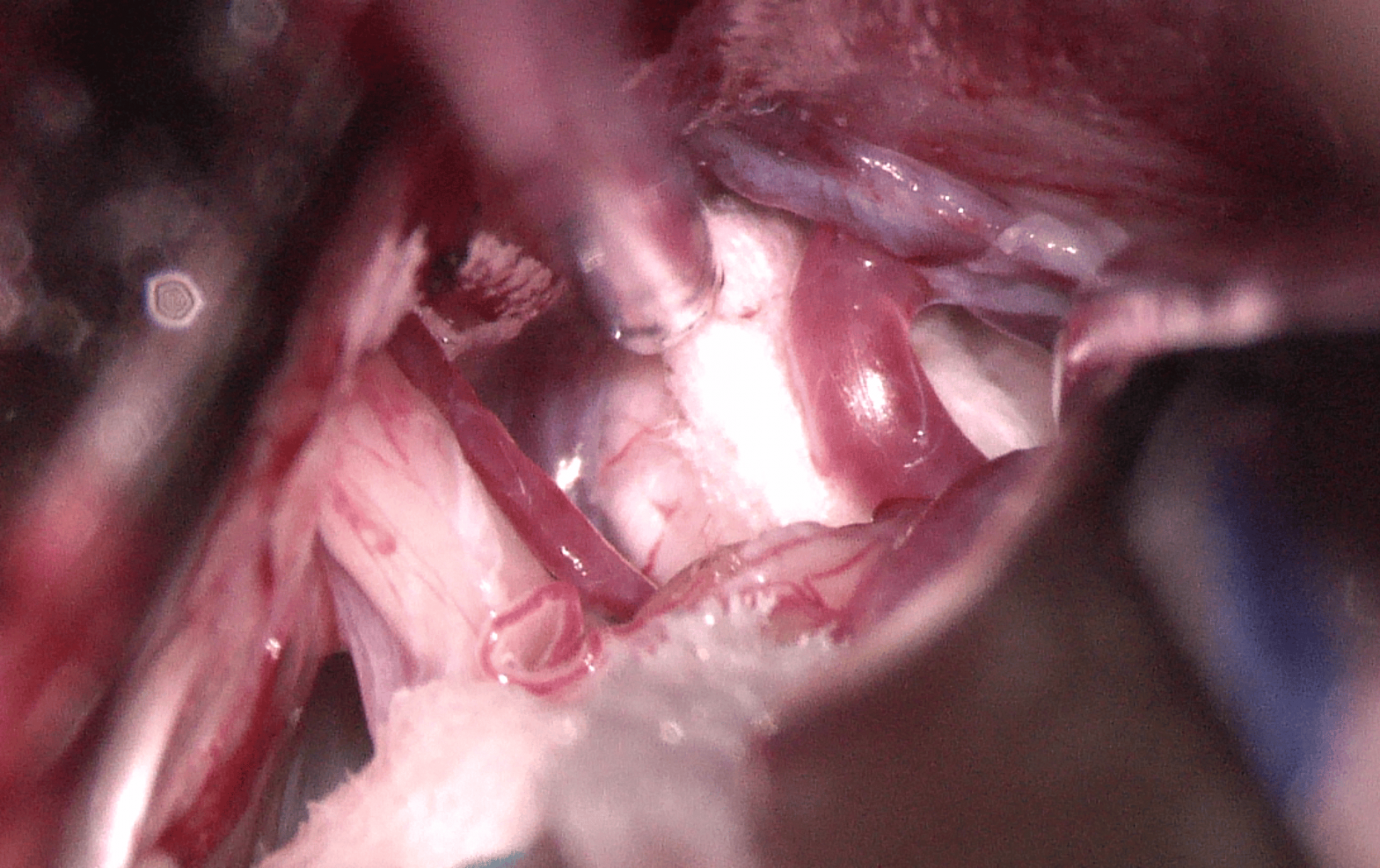
Se ha relacionado el contacto vascular con el nervio como una de las causas identificables más comunes. Se ha encontrado que un 2% de pacientes que padecen esclerosis múltiple, también padecen neuralgia del trigémino (y un 18% de pacientes que padecen de neuralgia trigémina bilateral, padecen esclerosis múltiple). La asociación con tumores de fosa posterior también se ha documentado.
Es algo más frecuente en mujeres, y leve predominio derecho (bilateral en 1-6% de los casos). Habitualmente en mayores de 45 años.
En el diagnóstico del cuadro la historia clínica y exploración física es mandatorio. Entre los estudios de imagen, destaca la RMN cerebral de alto campo, para valorar si existe contacto neurovascular de un vaso que pudiera hacer un bucle con el nervio trigémino en la base del cráneo, permitiendo también identificar hallazgos sugestivos de enfermedad desmielinizante en caso de que existiera.
Cerca del 80% de pacientes mejoran con tratamiento médico en los que es frecuente una asociación farmacológica en la que pueden estar presentes la carbamazepina, la gabapentina o pregabalina, baclofeno, antidepresivos, etc.
La cirugía puede ser un tratamiento altamente efectivo en los casos en los que se confirma el contacto neurovascular, consistiendo la cirugía en la descompresión neurovascular interponiendo un parche de telón entre el nervio y la arteria implicada.
Otras opciones terapéuticas a considerar podrían ser la radiocirugía (especialmente en pacientes que son malos candidatos a la cirugía o anestesia, bien por edad o antecedentes) o de forma percutánea a través de radiofrecuencia.
Te realizamos una consulta previa donde se elabora una historia clínica detallada para estudio de tu sintomatología y causa del problema. Habitualmente suele ser necesario la realización de estudios radiológicos convencionales como Resonancia o el TAC y adicionalmente puede ser necesario el uso de otros métodos complementarios de diagnóstico, como estudios neurofisiológicos, punción lumbar, estudios de angiografía cerebral, etc.
Debes estar tranquilo. Evita fumar. El día anterior puede ser necesario el uso de champú bactericida. Puede ser indicado la suspensión temporal previa a la cirugía de anticoagulantes o antiagregantes en caso de que forme parte de tu medicación habitual.
Se realizará analítica pre-operatoria y serás valorado por anestesia. Debes mantener ayuno de 6 a 8 horas previas a la cirugía.
La duración de una intervención quirúrgica craneal suele ser variable en función del tipo de cirugía (tumoral, vascular, traumatismo craneal, derivativa de LCR), localización de la lesión, extensión de la misma, etc.
Normalmente en 48 horas el paciente está deambulando y probablemente pueda obtener el alta entre 5 a 7 días posteriormente.
Dependiendo de la naturaleza de la lesión, es posible que puedas necesitar tratamiento complementario que exija la participación de otras especialidades (oncología, radioterapia).
Por regla general, el pronóstico dependerá mayormente de la causa que motivó tu cirugía. Puede ser necesario tratamiento médico posterior así como control radiológico. En algunos casos puede ser necesario el tratamiento rehabilitador.












Habitualmente las primeras 24 horas de post-operatorio se pasan en la UCI, donde el paciente es monitoreado de forma más rigurosa, minimizando así riesgos de posibles complicaciones que pudieran aparecer.
No es necesario, pues por regla general no incrementa la tasa de infección, y sí mejora la estética y el estrés psicológico que supone una cirugía craneal.
Debes evitar el uso de tintes o agentes químicos sobre el cabello al menos durante 6 semanas tras la cirugía.
Es común que las primeras 24 a 48 horas un vendaje compresivo minimice la posibilidad de acúmulo hemático entre el cuero cabelludo y el cráneo. También se suele dejar para ese fin un drenaje durante 24 a 48 horas, y el paciente habitualmente dormirá con la cabecera elevada.
Deberás evitarlo hasta que el proceso esté resuelto. El alcohol puede interferir con la medicación que vayas a precisar, y el tabaco retrasa los fenómenos de cicatrización.
Aconsejamos evitarlo durante 3 a 4 semanas posteriores a una cirugía craneal.
En función de la patología tratada, puede ser necesario durante un tiempo determinado el uso de medicación antiepiléptica, corticoides y/o analgésicos.
Son signos de alarma que la herida operatoria supure, se abra y se torne dehiscente, que salga líquido claro por la herida, tengas fiebre postoperatoria o deterioro clínico.



Si necesitas una consulta con el Dr. Somoza, rellena el formulario y nos pondremos en contacto a la mayor brevedad posible.
